张会峰医生的科普号
- 精选 第四届河南糖尿病足论坛暨省级继续教育项目
12月15日,由河南省人民医院内分泌科糖尿病足亚专科举办的“第四届河南省糖尿病足论坛暨省级继续教育项目”在郑州开幕,300多名来自河南省各级医疗机构的内分泌科、血管外科、皮肤科等临床医生及护士参会。 河南省人民医院医务处程剑剑处长发表讲话,随着糖尿病发病率的提高,糖尿病足发病率也逐年升高,但是目前各个医疗机构对于糖尿病足这一新发疾病缺乏先进的诊疗经验和先进的诊疗技术,糖尿病足的诊治工作有待进一步的提高,相信此次会议,能够提高大家的诊疗理念和诊疗技术,对于糖尿病足的诊治和发展有着非常重要的意义。 河南省人民医院内分泌科糖尿病足亚专科主任张会峰教授介绍,本次论坛会议按照最新版中国糖尿病足防治指南,推广目前最先进、可靠的糖尿病足诊疗技术,和广大医者专家相互交流、共同探讨研究,致力于糖尿病足患者能够得到更先进、合理、科学的诊治。 河南省人民医院医院内分泌科袁慧娟主任与大家分享独立互补,协作创新。 会议邀请国家内分泌重点学科带头人赵志刚教授与大家分享糖尿病神经病变的精彩内容。 河南省人民医院糖尿病足亚专科主任,学术会议主办人张会峰主任分享糖尿病足讨论及经验分享等相关内容,并主持会议工作的召开。 河南省人民医院血管外科张东滨老师、河南省人民医院内分泌科吕丽芳老师及宛城区第一人民医院王宁老师分享糖尿病足的精彩病例及丰富经验。 河南省人民医院皮肤科李彦主任分享糖尿病皮肤病变的精彩内容。 河南省人民医院肖二辉主任分享糖尿病足抗生素的应用。 河南省人民医院岳艳护师分享糖尿病足管理的丰富经验。 河南省人民医院史晓阳老师分享糖尿病足病例讨论及经验分享和反思,会议中还介绍了干细胞移植治疗糖尿病足,高压氧及局部氧治疗糖尿病足,新型负压清创机在糖尿病足的应用,足底减压技术(糖尿病鞋具)在糖尿病足防治中的应用。 河南省人民医院国际交流中心马跃华主任,河南省人民医院内分泌科虎子颖主任,河南省人民医院内分泌科郑瑞芝主任分别担任此次会议的主持工作。 最热烈的是病例讨论环节,我们科准备了两个疑难糖尿病足病例,病情及其复杂,诊疗过程一波三折,经过我们的密切观察病情,积极寻求好的治疗方案,相关科室的密切配合,最终治疗效果相当满意,通过两个疑难病例的讨论,及大的丰富参会者的知识,拓展了大家的视野,会后大家纷纷表示取得了很大的收获,期待明年的再次相聚。 此次会议取得圆满成功,预祝第五届糖足论坛更上一层楼,期待明年我们的再会。 –––––––––––––––––––––– 张会峰主任医师坐诊时间:周一、四全天 地址:河南省人民医院 门诊东区二楼(郑州市金水区经三路与纬五路交叉口)
 张会峰 主任医师 河南省人民医院 内分泌科2032人已读
张会峰 主任医师 河南省人民医院 内分泌科2032人已读 - 精选 如何防治糖尿病足
 张会峰 主任医师 河南省人民医院 内分泌科1667人已观看
张会峰 主任医师 河南省人民医院 内分泌科1667人已观看 - 精选 坑爷爷的孙女-糖尿病周围神经病变
某日我们糖尿病足亚专科接诊了一个病人,这是一个六十多岁的老爷子,因为前两天突然发现自己的右脚小趾发黑来就诊,来到我们科时整个小趾已经变黑干枯了。 虽然一个脚趾发黑干枯,但老爷子却完全没有感到疼痛,甚至什么时候开始出现发黑的都不知道,发现时这个脚趾就已经坏死了。 这种烂脚的病人在我们科并不少见,这是一种常见的糖尿病慢性并发症——糖尿病足病。 果不其然,老爷子有糖尿病病史。 但是为什么会出现脚趾发黑呢,入院后我们给他进行了清创换药,发现—— 患者的小趾根部竟然绑着一根皮筋! 皮筋是怎么来的?问患者本人,他自己也不知道谁绑上去的,问家人,家人也都不知道。 经过多次仔细询问,终于发现了线索—— 原来老爷子和孙女感情很好,经常给孙女绑头发辫子,喜欢逗孙女玩儿,孙女也喜欢跟爷爷玩,有时候会把皮筋往爷爷手上绑。 我们猜测,可能是孙女在爷爷睡着时想跟爷爷玩,把皮筋绑在了爷爷脚趾上。 那么还有一个问题,好好的一个人,又不痴不傻,怎么会不知道脚趾上有皮筋呢?怎么会脚趾黑了才发现呢? 这就跟糖尿病的神经并发症有关了,糖尿病周围神经病变会导致肢体远端——比如手和脚——感觉异常,出现疼痛、发凉、麻木、感觉减退,甚至会完全没有痛觉,就像这个病人,脚趾都干枯了都不觉得疼,偶然用眼睛看到才发现。 所以糖尿病患者要注意保护自己的脚,尤其是已经出现双脚麻木、发凉的患者,每天睡前检查脚上有没有伤口,穿合适的鞋子,不要光脚走路,洗脚时水温不要过高,洗完脚要注意要擦干趾缝。
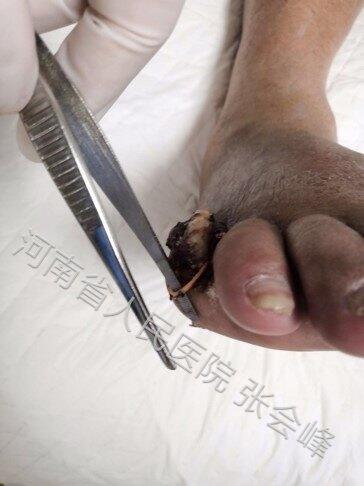 张会峰 主任医师 河南省人民医院 内分泌科1822人已读
张会峰 主任医师 河南省人民医院 内分泌科1822人已读 - 精选 糖尿病患者警惕糖尿病足
张某朋友开了家理疗店,邀请张某去免费体验,张某却觉得温度太低,自己调高烤电的温度,没想到烤电之后却把左脚脚趾烤破了,还出现趾甲脱落,再后来甚至脚趾头开始发黑。 去医院住院治疗时才发现,原来张某的血糖高!他患的是一种糖尿病严重的并发症——糖尿病足。 入院时距张某开始烤电只有十几天,已经出现左脚红肿,第2、3趾远端已经发黑坏死,体温39度,说明感染严重,且进展很快,当天我们就在床边给他做了手术,切掉了第2第3个脚趾,如果不赶快切除,感染会继续迅速扩散。 切除感染严重的第2、3趾同时马上使用抗生素控制感染,病人的体温很快降下来。 但剩余的第4趾感染仍然比较严重,且这个病人自己不注意,还到处走动,导致感染扩散,最后不得已又转到外科做手术切除了第4趾和大拇趾。 这是手术后的照片,五个脚趾只剩下一个小趾。 这个病人是脚趾烂了之后才发现糖尿病,但是既然会出现糖尿病足,说明糖尿病的病史已经不短了,只是以前没有发现而已。并且张某入院当天在床边做手术时并没有麻醉,他却不觉得疼,这是因为糖尿病神经并发症已经很严重了。 糖尿病患者在洗脚或者冬天取暖时一定要注意保护自己的脚,有些病人神经并发症严重,对温度不敏感,温度高了也感觉不到,建议糖尿病患者洗脚时温度不要超过37度,并且要每天检查自己的脚有没有破溃。
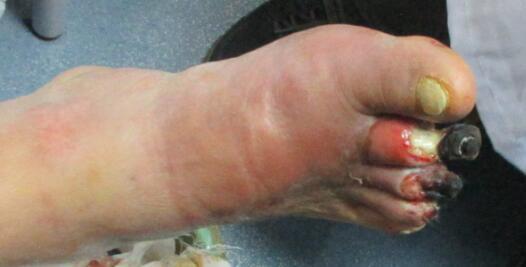 张会峰 主任医师 河南省人民医院 内分泌科1399人已读
张会峰 主任医师 河南省人民医院 内分泌科1399人已读 - 精选 外伤骨折引起烂脚【我的糖足病例分享一】
孙某,男,六十余岁,发现糖尿病4年,因左足第3趾骨折1月,左足红肿5天入院。 一个月前患者因外伤导致左脚第3个脚趾骨折,脚趾逐渐发黑,半个月前在当地医院切除,5天前左脚活动后出现红肿,且脚趾截断处伤口有脓液。2019年3月14号来到我们科住院治疗。诊断为糖尿病足。 如图可见第3趾缺失,镊子可以插进去很深,说明里面都烂了,正常的组织镊子是插不进去的。 入院后完善各项检查,发现患者糖化血红蛋白10.8%,说明最近三个月血糖控制差;白细胞15万多,C反应蛋白也升高明显,与足部感染有关;白蛋白23.5g/L,偏低,说明患者营养状况差,不利于创面恢复。 我们给予胰岛素控制血糖,输注白蛋白,并让患者加强营养,以纠正白蛋白低的情况。抗生素控制感染,以及立即清创,清除创面内的脓液以及已经坏死腐烂的组织。 这个病人下肢血管情况还比较好,只有轻度的狭窄,ABI也正常。我们有很多糖足的病人下肢动脉闭塞,需要先去血管外科通血管,不然血管不好就没有血流到脚部,没有血伤口就不能长好。 另外定期换药、VSD负压吸引治疗,3月31日截去第4、5趾,并且在创口处植入骨水泥。 取出骨水泥后继续换药以及使用VSD,创面恢复良好 脚底伤口直接缝合,脚背伤口皮肤缺损过多,不能自己长好,在5月14号进行植皮。 植皮后,脚背创面逐渐长好,脚底大部分伤口也逐渐愈合,但脚心处仍有脓液。 5月30号在脚心处再次植入骨水泥。一个月后取出骨水泥,脚心处残留一空洞。 出院后患者定期到门诊清创换药、使用VSD负压,促进伤口内肉芽组织生长。 空洞逐渐缩小 从三月到十月,经四次住院,七个月的治疗,创面已经基本愈合。
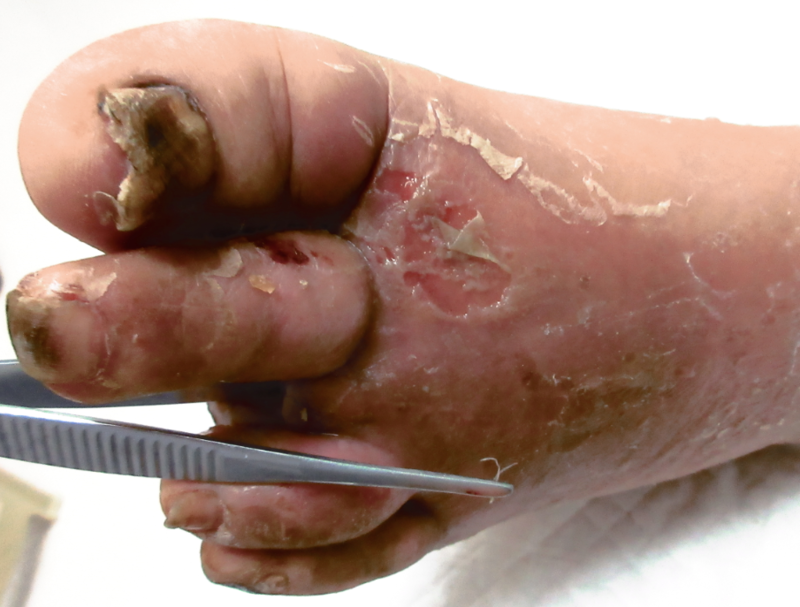 张会峰 主任医师 河南省人民医院 内分泌科2903人已读
张会峰 主任医师 河南省人民医院 内分泌科2903人已读 - 医学科普 足部水泡,多加注意,千万小心!张会峰 主任医师 河南省人民医院 内分泌科255人已读
- 医学科普 我们开展的糖尿病足治疗神奇的新方法!张会峰 主任医师 河南省人民医院 内分泌科298人已读
- 典型病例 足部水泡,一定小心!张会峰 主任医师 河南省人民医院 内分泌科271人已读
- 患者故事 科普文章张会峰 主任医师 河南省人民医院 内分泌科327人已读
- 学术前沿 国内领先开展糖尿病鞋预防和治疗糖尿病足技术
我从日本留学回来后,深感糖尿病鞋和支具对糖尿病足预防和治疗的重要性,目前,国内一片空白。通过努力,已开展起来,应用13于个患者。他们中有3是夏克氏足,足严重畸形,无鞋可穿,只能穿拖鞋,不能长距离行走,还特别容易溃疡形成。通过制定个性化鞋解决了患者的问题,他们可以行走了,都特别高兴。
张会峰 主任医师 河南省人民医院 内分泌科1414人已读





